怀孕期间用药可能对胎儿产生影响,具体取决于药物类型、剂量、使用时间及个体差异,需结合药物分级、孕周、医生评估综合判断。

美国FDA将妊娠期药物分为A、B、C、D、X五级。A级最安全(如叶酸),X级绝对禁用(如异维A酸)。B级药物(如青霉素)通常风险较低,但需医生指导。C/D级药物(如部分抗抑郁药)需权衡利弊,X级药物会导致胎儿畸形必须停用。
孕早期(1-12周)是器官形成期,药物致畸风险最高;孕中期(13-28周)可能影响器官发育;孕晚期(29周后)更多影响胎儿生长功能。例如布洛芬在孕晚期可能引发胎儿动脉导管早闭。

单次小剂量接触(如感冒药)风险通常低于长期用药。例如对乙酰氨基酚短期退热相对安全,但长期超量可能增加儿童多动症风险。中药成分复杂,如含麝香的药物可能引发宫缩。
孕妇代谢能力、胎盘屏障功能不同,影响药物渗透率。例如地高辛透过率仅10%,而酒精几乎100%通过胎盘。基因检测可评估部分药物代谢酶活性,如CYP2D6基因型影响可待因代谢。
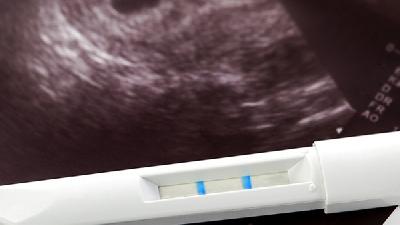
发现误服后立即记录药物名称、剂量、服用时间,就医时携带药品说明书。孕11-14周可做NT超声,16-20周进行无创DNA或羊水穿刺。必要时胎儿医学中心会诊,如接触X级药物需个性化评估。

饮食上增加富含叶酸(菠菜、肝脏)、维生素C(猕猴桃)的食物促进解毒;避免生冷、高汞鱼类。适度散步增强代谢,每日监测胎动。孕早期接触药物后,需按时完成大排畸超声、胎儿心脏彩超等检查。心理上可通过正念减压,焦虑严重时可短期使用SSRI类抗抑郁药(如舍曲林),但需精神科与产科联合诊疗。建议所有用药(包括保健品)均需经产科医生确认,建立用药档案持续追踪。






2021-11-25

2021-11-25

2021-11-25

2021-11-25

2021-11-25
2021-11-25

2021-11-25

2021-11-25

2021-11-25

2021-11-25